La douleur
La douleur est une condition inévitable de la vie humaine et un phénomène omniprésent dans la pratique des soins. Malgré cela, elle tend à être sous-estimée et sa prise en charge est souvent insuffisante dans les institutions de soins. A la Résidence Bellerive, les douleurs physique et psychique sont considérées, évaluées et prises en charge comme les autres signes vitaux que sont le pouls, la température, la tension artérielle et la respiration.
1. Le Projet "Ensemble pour Soulager"
Le 6 juin 2003, La Chrysalide - unité de soins palliatifs de la Chaux-de-Fonds - organise une journée sur le thème «Vers un Milieu de Vie sans Douleur», avec comme objectifs :
- Apprendre ou se remémorer le fonctionnement de la douleur, les modalités de son évaluation et de sa prise en charge,
- Pouvoir intégrer ces principes et les moyens de les mettre en œuvre dans la réalité d’un home,
- Partager les expériences faites par trois homes valaisans qui vivent déjà l’expérience de cette campagne,
L’hypothèse de départ est que s’il existe dans les institutions pour personnes âgées une manifestation qui est insuffisamment prise au sérieux, c’est celle de la douleur. La tendance consiste à généralement minimiser ce que la personne âgée exprime. Ainsi, l’ensemble du personnel soignant, médecin traitant compris, va volontiers considérer qu’elle exagère, qu’elle simule, ou encore que c’est normal de souffrir lorsque l’on est âgé…
Partant du sentiment partagé par l’ensemble des collaborateurs que les mesures que nous adoptions dans notre institution en vue de soulager la douleur pouvaient être améliorées, nous avons décidé, en octobre 2003, de nous engager dans la campagne proposée avec le soutien de l’association «Ensemble contre la Douleur» du Professeur Charles-Henri Rapin.
Au départ, les objectifs du projet «Ensemble pour Soulager» étaient doubles :
- Mesurer la douleur comme les autres signes vitaux (approche épistémologique),
- Adapter la médication à la mesure dans le sens du meilleur soulagement possible.
Les enjeux du projet «Ensemble pour Soulager»
Les enjeux du projet «Ensemble pour Soulager» sont multiples et considérables.
La douleur des personnes âgées est un problème majeur de santé publique en Europe ; d’après de nombreuses études, le phénomène concernerait jusqu’à 80% des résidents vivant en EMS, chez lesquels la douleur est devenue chronique, c’est-à-dire persistante au-delà d’une période de trois mois seulement. De plus, la douleur chez les personnes âgées est insuffisamment évaluée et n’est pas convenablement traitée, du fait également qu’elle ne fait pas l’objet d’études cliniques autant que chez les patients plus jeunes. Il est aujourd’hui indispensable que la douleur soit abordée dans les institutions de soins avec la même rigueur que les autres signes vitaux que sont le pouls, la température, la tension artérielle et la respiration. Par ailleurs, ceci est également valable pour les soins hospitaliers.
Ce projet a aussi un impact considérable sur la pratique des soins : contribuer au soulagement d’autrui constitue une source de satisfaction et de motivation. Pour les soignants, le phénomène de la douleur revêt un caractère particulièrement contraignant du fait qu’ils sont en permanence confrontés aux peines de ceux dont ils ont la charge. En outre, leurs conditions générales de travail les exposent généralement à des risques accrus d’épuisement professionnel, lequel constitue pour eux une douleur existentielle. En évitant de traiter leurs interpellations, les soignants courent non seulement le risque de s’épuiser, mais aussi de priver leur pratique de pertinence, que ce soit en se rendant indifférents à la souffrance de leurs patients, ou en adoptant des pratiques thérapeutiques qui visent prioritairement leur propre soulagement.
Pour les organisations, On peut aussi émettre l’hypothèse qu’une telle pratique pourrait contribuer à humaniser les relations thérapeutiques, à améliorer les résultats cliniques et à diminuer les coûts de soins grâce à une réduction des problèmes de santé iatrogéniques (causés par l’exercice de la médecine).
Au final, une pratique sanitaire qui comprend une prise en charge de la douleur constitue une opportunité pour le paradigme matérialiste et réductionniste du système biomédical de médecine d’évoluer vers une pratique plus holistique et spirituelle de la santé. Les patients – résidents – clients de nos institutions de soins demandent une prise en charge qui soit plus globale et qui intègre les différentes dimensions somatiques, psychologiques, sociales et spirituelles de l’être humain. Or, la douleur est un phénomène holistique par excellence. Une pratique sanitaire qui nie la douleur n’a aucun sens du fait qu’elle réduit l’être humain à une machine et qu’elle nie sa nature essentiellement spirituelle.
2. Prise en charge de la douleur physique
Un comité de pilotage a été constitué pour servir de garant au projet, réunissant :
- le directeur de l’institution, Ph. Maire, en qualité de chef de projet
- des collaborateurs de l’établissement provenant des différentes fonctions,
- un médecin traitant,
- une pharmacienne,
- la fille d’une résidente en qualité de représentante des résidents.
L’ensemble des collaborateurs a participé au projet, avec une implication pratique naturellement plus forte de la part du personnel soignant.
Nous avons choisi de commencer la campagne par une phase de sensibilisation. Le but de cette première phase était de rompre le tabou ou de dissiper la pudeur entourant la question de la douleur, tant pour les résidents que pour les soignants. Il s’agissait aussi de changer certaines habitudes, en particulier de prêter attention au lieu d’ignorer.
Pendant cette étape, les résidents ont été invités à exprimer leurs douleurs au moyen de dessins ou de textes. A la fin de l’activité, les textes et les dessins réalisés ont été exposés dans l’institution, avec l’autorisation des résidents et information à leurs familles. De l’avis général, toutes les œuvres réalisées étaient très touchantes.
Ensuite, dans une deuxième phase, quatre mesures témoins de la douleur ont été effectuées pour tous les résidents les 27 février, 28 mars, 26 avril et 26 mai 2004 au moyen des EVA (échelles visuelles analogiques) et du questionnaire doloplus pour les résidents trop désorientés pour répondre eux-mêmes.
Après chaque mesure, les résultats ont été transmis aux médecins traitants pour permettre une adaptation de la médication antalgique. Ces résultats ont aussi été reportés sur un tableau en fonction de l’intensité de la douleur et des traitements prescrits.
Les résultats de la campagne ont été les suivants:
- Pour les résidents, nous avons eu la confirmation de l’hypothèse selon laquelle de nombreuses douleurs sont sous-estimées et que par conséquent la couverture antalgique peut être améliorée, par une adaptation de la médication, ou simplement par une modification du dosage et/ou de la fréquence d’administration. L’active participation des médecins traitants a été une contribution majeure à l’amélioration de la couverture antalgique.
- Pour les soignants, cette campagne a été l’occasion de développer une meilleure perception et conscience du phénomène de la douleur. Ils se sont aussi rendu compte que parler de la douleur ne prend pas beaucoup de temps et procure un soulagement immédiat.
Concrètement, le nombre de personnes souffrantes au bénéfice d’un traitement antalgique a augmenté. De même, le nombre de personnes soulagées grâce à un traitement antalgique a également augmenté. Il y a aussi eu une sensible augmentation du nombre de personnes avec prescriptions palier OMS 2 (opiacés légers comme tramal, tramadol). Par contre, il n’est prescrit pour ainsi dire à personne de traitements de type palier OMS 3 (opiacés de type morphine) en dehors des périodes de fin de vie.
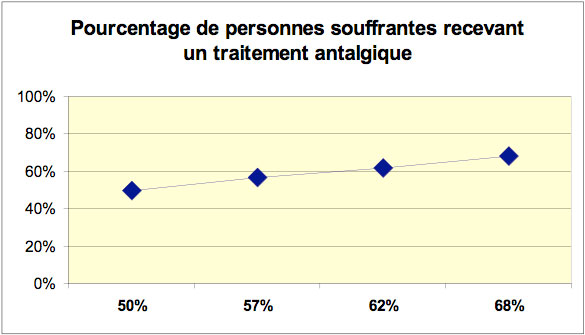
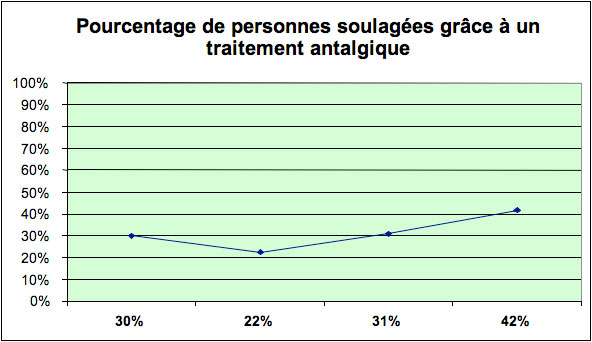

En conclusion, les résultats sont très encourageants, tant pour les soignants que pour les résidents, et doivent inciter à une poursuite de la campagne.
Les enseignements de la prise en charge de la douleur physique sont les suivants :
- Le simple fait de parler ouvertement de la douleur - ce qui était nouveau - contribue à son soulagement. Ce qui est ici déterminant, c’est de la nommer précisément: par sa description spécifique et sa mesure, la douleur acquiert un sens. Or il est nécessaire qu’une signification soit donnée à une manifestation si l’on veut avoir la moindre influence sur elle. En d’autres termes, la nomination permet d’opérer l’essentielle distinction entre ce qui nous arrive, d’une part, et l’interprétation que nous faisons de ce qui nous arrive, d’autre part.
- Dans le même temps, nous avons observé qu’en plus de la douleur en soi, la personne exprime toutes sortes de commentaires mentaux qui rendent la situation encore plus pénible. Comme cette vieille dame qui avait beaucoup de peine à déglutir, mais qui souffrait essentiellement de ce que l’on aurait pu penser d’elle du fait qu’elle était toujours la dernière à table. Ainsi, nommer la douleur et la distinguer des commentaires qu’elle engendre contribuent déjà le plus souvent à la faire passer d’insupportable à supportable.
- Cette exploration a eu un effet conséquent sur les soignants en leur permettant de développer une attitude plus active à l’égard de leurs propres souffrances. En nous confrontant à nous-mêmes, la douleur des autres nous apprend aussi l’humilité et la nécessité d’un développement personnel, tant il est vrai que nous ne pouvons aider les autres qu’à partir de l’attention que nous portons à nos propres interpellations. Logiquement, il apparaît ainsi qu’en niant nos douleurs personnelles, nous n’avons pas accès à celles d’autrui. En effet, la capacité pour le soignant à soulager l’autre passe par son aptitude à saisir ce qui lui fait mal dans la situation, à le traiter pour lui-même, pour enfin proposer un soulagement possible au patient. Le soulagement de l’autre passant par notre capacité à soulager nos propres douleurs, il faut donc impérativement former les soignants à traiter leurs douleurs, c’est à dire à prendre soin d’eux.
Aujourd’hui, nous procédons à des mesures générales de tous les résidents tous les deux mois et nous mettons en place, pour les personnes affligées de souffrances particulièrement aiguës ou chroniques ainsi que pour les personnes en fin de vie, des protocoles de mesures quotidiennes. La douleur est abordée et traitée dans l’institution comme un signe vital, au même titre que le pouls, la tension artérielle, la respiration ou la température. Un système de référent a en outre été développé qui permet un suivi plus personnalisé de la douleur. Les médecins traitants sont systématiquement tenus informés des mesures effectuées et une excellente collaboration s’est instaurée avec eux. Enfin, une convention nous lie à une pharmacienne-conseil pour nous conseiller en matière de posologie et de dosage des médicaments et pour éviter les antagonismes pharmacologiques.
3. Prise en charge de la douleur psychique
Très rapidement, dans le cadre de la prise en charge de la douleur physique, les soignants ont constatés qu’à l’occasion de l’exposé d’une douleur, les résidents de l’institution exprimaient des sentiments et toutes sortes de commentaires mentaux qui tendaient à rendre la situation beaucoup plus pénible. En l’occurrence, nommer la douleur et la distinguer des commentaires qu’elle engendrait contribue déjà à donner du sens et à la faire passer d’insupportable à supportable.
Dans certains cas, nous avons observé des commentaires relatifs au cadre familial et affectif, ou des inquiétudes liées à la mourance, ce qui avait eu comme effet de faire dire aux soignants qu’il devait y avoir quelque chose « derrière » le phénomène physique qui constituait l’objet de base de leur attention.
La définition même de la douleur proposée par l’Association internationale d’étude de la douleur IASP comme une expérience sensorielle et émotionnelle désagréable liée à des lésions tissulaires réelles ou potentielles ou décrites en des termes évoquant de telles lésions fait d’ailleurs une part importante à une douleur qu’on peut qualifier de psychique.
C’est ainsi qu’à la faveur des enseignements tirés de la phase de prise en charge de la douleur physique, un petit groupe d’amélioration s’est constitué.
Dans un premier temps, ce groupe a donné du phénomène de la douleur psychique la définition suivante : peine, parfois associée à une douleur physique, comprenant des commentaires mentaux et des états émotionnels et qui est en lien avec l’histoire de la personne.
Dans un deuxième temps et pour prendre en charge la douleur psychique, il s’est agi d’élaborer un protocole de relevé de la douleur psychique sur lequel nous consignons :
- les informations recueillies (ce que la personne exprime),
- la nature des commentaires (ce que la personne exprime et éprouve)
- une nomination éventuelle (je suis celle / celui qui…),
- ce qui nous a touchés, en tant que soignant,
- la suite à donner à l’entretien, les possibilités d’exploration ultérieures.
Ce protocole a été complété, au fur et à mesure qu’il a été appliqué, par une check-list de questions qu’il est possible de poser se rapportant:
- aux sentiments et émotions ressentis par la personne,
- au bilan que la personne fait de son existence,
- à son sentiment général d’utilité et d’accomplissement,
- à sa représentation de la mort et à ses éventuels demandes s’y rapportant,
- à une nomination, par une petite phrase synthétique, qui décrive qui elle est,
- à l’aide éventuelle qu’on pourrait lui apporter ou aux choses qui pourraient lui faire plaisir.
A ce stade du projet, il est possible de tirer un certain nombre d’enseignements des entretiens que nous avons eu avec nos résidents sur la base du protocole élaboré:
- La nomination procure un soulagement, à l’instar de ce que nous avions pu constater en ce qui concerne la prise en charge de la douleur physique. Ici aussi, le soulagement provient de ce que la nomination permet de donner un sens à ce qui se passe, permettant ainsi à la personne de se réapproprier ce qui lui arrive. Comme cette vielle dame qui s’est trouvée soulage de prendre conscience qu’au-delà de son regret de n’avoir pas pu prendre son ami à la maison pour qu’il puisse y mourir, sa souffrance essentielle était qu’elle avait dû lui mentir. Selon Victor Frankl, fondateur de la logothérapie ayant passé plusieurs années dans les camps de la mort : « L’homme est près à tout, y compris à souffrir, pourvu que cela ait un sens. ». En acquérant un sens, la douleur, d’insupportable, devient supportable. D’ailleurs, dans toutes les traditions, il est présupposé que la douleur a une signification, quand bien même cette signification peut changer d’une tradition à l’autre.
- Il importe de faire la part des événements et des commentaires sur les événements. S’agissant de la douleur psychique, ce sont précisément les émotions et tout ce qu’on se raconte sur ce qui s’est passé qui engendrent la souffrance, et non pas les événements en soi. Les commentaires jouent un rôle d’amplificateur dans le phénomène de la douleur et les identifier pour ce qu’ils sont procure également un réel apaisement. C’est ce que l’on appelle « faire la part des choses ». La mise en évidence chez cette autre dame récemment admise dans l’établissement qu’elle allait pouvoir jouer le même rôle dans la tenue de la fête de Noël que lorsqu’elle était chez elle a suffi pour calmer ses angoisses et qu’elle cesse de prendre son habituel anxiolytique d’un instant à l’autre.
- Des relations plus intimes s’établissent à partir de la démarche proposée. Pour la personne souffrante, elle peut avoir le sentiment qu’elle est comprise et acceptée, ce qui l’aidera à mieux se comprendre et à davantage s’accepter elle-même. Pour les soignants, il y a la possibilité d’accéder à la partie intime, voire secrète, de la personne, ce qui contribuera à une compréhension et une acceptation de certains de ses comportements qui sont souvent a priori considérés comme désagréables.
- La démarche aboutit à une autre lecture de l’histoire de vie de la personne, dans laquelle ce ne sont pas tant les événements – la biographie – qui importent que comment la personne a vécu de l’intérieur ce qui lui est arrivé. Il arrive à tout le monde de perdre des proches – ce sont des choses qui arrivent… - mais chaque deuil, avec son concert de manques et de regrets, sera vécu de façon totalement personnelle. Ainsi, un vieux monsieur nous confiait que son grand regret avait été de ne pas avoir eu d’enfant, ni de grands élèves, et donc de n’avoir rien transmis à qui que ce soit. L’histoire de vie de ce monsieur se bornait à indiquer qu’il avait été professeur…
- Pour les soignants, l’accent peut être mis sur le bilan de vie, qui est en définitive ce qui est requis pour pouvoir mourir sans regrets et en ayant réglé toutes ses affaires. De nos jours, on peut observer que la tendance consiste davantage à proposer des projets de vie qu’à faciliter le bilan de vie. Pour soulager qui ?!
- Tout ce qui précède a pour corollaire que la place des soignants par rapport à ceux et celles dont ils s’occupent avec patience et dévouement va se trouver profondément modifiée par la démarche proposée. Cet élément est à ce point fondamental qu’il mérite un développement à part.
En effet, une question de base se pose à tout soignant, quelle que soit sa fonction : qu’est-ce qui fait que l’on perçoit ou que l’on ne perçoit pas la douleur de l’autre? Tout dépendra de la conscience que nous avons des interpellations et de la réponse que nous jugerons utile de leur donner lorsque nous sommes confrontés à la souffrance d’autrui. Cette perception n’est ni acquise, ni automatique, compte tenu de notre attitude générale face à nos propres douleurs qui consiste à spontanément avoir tendance à minimiser, à banaliser, voire à nier toute douleur. Ainsi, l’approche visant à prendre en charge la douleur psychique implique une bonne capacité de la part des soignants à percevoir ce qui se passe… en eux.
En outre, les soignants sont en permanence confrontés aux douleurs, aux peines, voire à la mort de ceux et celles dont ils s’occupent. Face à ces situations douloureuses le risque est double de soit trop prendre sur soi et de devenir victime d’un épuisement professionnel, soit de se rendre insensible pour se protéger, c’est-à-dire de moins voir pour moins souffrir. A l’évidence, ces deux attitudes sont malheureusement aussi inadéquates pour le soignant que pour le soigné. Mais alors, quelle alternative ?
Ici, force est de constater que les soignants disposent de peu d’outils leur permettant de transformer leurs peines? C’est pour cette raison qu’une formation a été élaborée pour leur permettre de voir ce qui se joue et de tirer un parti de ce qui leur arrive. Le défi est de remplacer une attitude instinctivement réactive de négation de la douleur par une position proactive de retournement.
Et finalement, en ignorant ce qui se passe à l’intérieur de nous, nous courons le risque de priver notre pratique de sa pertinence. Confrontés à une personne triste, en colère ou en état de détresse, allons-nous entreprendre quelque chose pour son soulagement ou pour apaiser nos inconforts ? Combien de fois les médicaments que nous administrons sont-ils essentiellement destinés à notre propre soulagement en permettant de supprimer un symptôme qui nous est insupportable ? Pouvons-nous nous consacrer à aider et soulager les autres en évitant de nous occuper de nous ? En donnant une place aux interpellations des soignants, on (re)donner sa place à la subjectivité dans le processus thérapeutique, ce qui constitue sans conteste une véritable (r)évolution. L’hypothèse, ici, c’est que l’on s’occupera d’autant mieux des autres que l’on aura pris soin de soi, dans un contexte biomédical où il est souvent considéré comme illégitime de s’occuper de soi.
4. Le projet «Consolation»
Dans le prolongement de la prise en charge de la douleur physique et psychique, une fois les informations recueillies, nous avons été confrontés à deux problèmes:
- la diffusion des informations auprès de chacun, et surtout,
- l’exploitation des ces informations dans le but de procurer un soulagement aux résidents.
Le projet « Consolation » est donc issu de ces deux interpellations. Un besoin de formalisation est aussi apparu de manière à préciser en quoi consisterait le rôle attendu de celles et ceux qui désirent s’engager davantage dans cette démarche, mais aussi pour se donner le maximum de chances que les interventions soient à la fois pertinentes et utiles.
Parmi les différentes appellations possibles, le terme « consolation » a finalement été choisi pour désigner la démarche dans laquelle nous souhaitions nous engager. Encore fallait-il indiquer précisément ce que ce terme recouvrait. D’où la nécessité, à des fins de clarification, d’élaborer une Charte.
Ainsi, le besoin a été ressenti de formuler la démarche dans une Charte destinée à préciser le contenu du rôle que les consolatrices et les consolateurs seraient appelés à jouer, s’ils le désirent, dans le cadre de la prise en charge de la douleur psychique.
Sur la proposition d’un groupe d’amélioration, une Charte de Consolation a finalement été proposée et adoptée par l’ensemble des collaborateurs. La structure de cette Charte, identique à celle de la Charte d’entreprise se présente sous la forme de cinq éléments inter-reliés autour d’une étoile à cinq branches et d’un rond, lesquels sont des symboles féminins (la consolation n’est-elle pas une activité essentiellement féminine ?) et qui se veut aussi symbolique du corps humain avec la tête et les quatre membres.
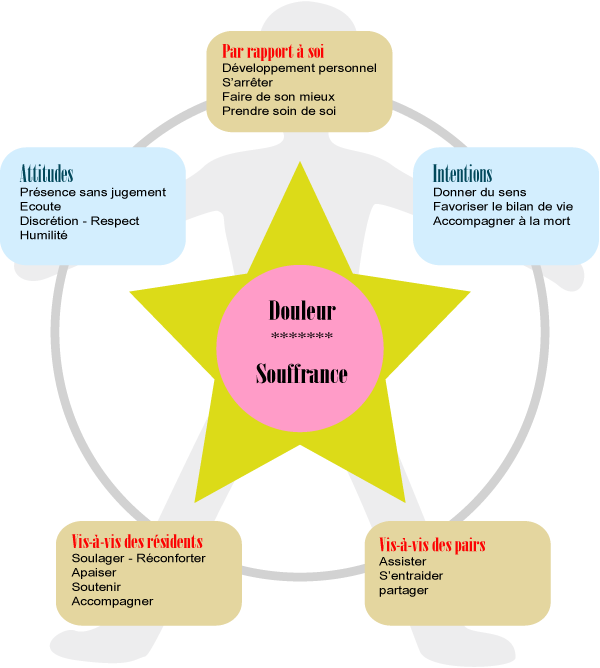
- Engagement: 3 axes (par rapport à soi, vis-à-vis des résidents, vis-à-vis des pairs)
- Tendre vers le meilleur de soi-même: s’efforcer d’exprimer notre côté de lumière, à partir de l’acceptation de notre côté d’ombre (tendance à juger, à critiquer, à ne pas faire le mieux possible, etc.) que nous avons tendance d’ignorer ou d’éviter.
- Engagement vis-à-vis de soi est primordial, parce que tout commence par soi et que aucune prise en charge n’est possible si on ignore ou si on nie ce qui se passe en nous.
- Engagement vis-à-vis des résidents: marque l’orientation donnée à la prise en charge par le biais du projet douleur.
- Engagement vis-à-vis des pairs: les pairs sont ceux avec lesquels nous sommes sur un pied d’égalité ; le terme de « pairs » a été choisi de préférence à celui de collègues, parce que nous sommes tous égaux devant la douleur et la mort, et que nous pouvons tous nous entraider.
- S’arrêter: essentiel si on veut se centrer, voir ce qui se joue et agir plutôt que réagir ; nécessaire pour lutter contre l’agitation du monde et le stress.
- Faire de son mieux: c’est la seule exigence que l’on peut avoir à l’égard de soi-même ; personne ne nous demande d’être parfait…
- Présence sans jugement: c’est la meilleure expression pour désigner une attitude de neutralité (où on ne mêle pas sa propre représentation à ce qui se passe pour l’autre) accompagnée de chaleur, d’empathie.
- Discrétion – respect: exigence personnelle nécessaire pour que des confidences soient faites en toute confiance ; la discrétion est souvent demandée par les résidents lorsqu’ils se confient.
- Intentions (donner du sens, favoriser le bilan de vie, accompagner à la mort) : constituent les objectifs des consolatrices en relation avec la prise en charge de la douleur psychique.
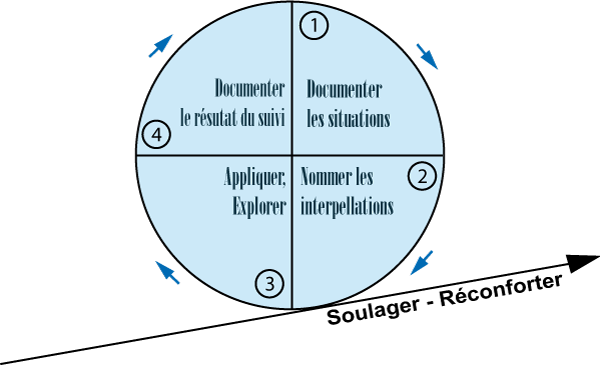
En premier lieu, l’application de la Charte est facultative pour ceux et celles qui désirent s’engager dans cette démarche par le biais d’un groupe informel de consolation qui se réunit toutes les semaines pour :
- Documenter les situations personnelles des résidents à partir de leurs histoires de vie et des protocoles sur la douleur psychique,
- Nommer et consigner les interpellations personnelles des soignants face aux résidents (relevé de ce qui les touche personnellement),
- Définir le suivi et l’exploration future à donner à la situation dans l’espoir de soulager, de réconforter et d’accompagner les résidents
- Enfin, relever le suivi - le résultat des interventions en vue de soulager - des consolateurs et des consolatrices qui sont responsables de la prise en charge du résident, lequel suivi est intégré dans une prochaine documentation de la situation.
Et finalement, une fiche de relevé des suivis en vue de soulager est établie avec le résultat des interventions des consolateurs et des consolatrices qui sont responsables de la prise en charge du résident, laquelle fiche est intégrée dans une prochaine documentation de la situation.
L’originalité de la démarche réside dans la place faite aux interpellations personnelles des soignants, en conformité avec les enseignements tirés de la prise en charge de la douleur psychique. En effet, en évitant de traiter leurs interpellations, les soignants courent non seulement le risque de s’épuiser, mais aussi de priver leur pratique de pertinence, que ce soit en se rendant indifférents à la souffrance de leurs patients, ou en adoptant des pratiques thérapeutiques qui visent prioritairement leur propre soulagement.
